Allenamento, Dolore Cronico e Fisioterapia
Quando si parla di dosaggio dell’allenamento purtroppo si ha la tendenza a “prescrivere” quasi sempre le classiche 3 serie da 10, 12 o 15 ripetizioni.
Un principio che andrebbe, dopo tantissimi decenni, modificato in funziona di una metodologia su misura in funzione dei bisogni specifici delle persone.
Storia e princìpi del 3 x 10
Chi si è allenato in palestra sa che variare ripetizioni e serie serve all’organismo – in modo particolare ai muscoli – per non abituarsi ai carichi e avere migliori risultati sia per quanto riguarda l’ipertrofia che la definizione.
In Fisioterapia, al contrario, non si è mai data troppa importanza al “modo” di fare gli esercizi, innamorandosi dello standard 3 x 10. In pratica si fanno sempre dieci ripetizioni, ci si riposa un tempo variabile (di solito almeno un minuto), per poi ripetere l’esercizio per un totale, appunto, di tre serie.
Ad aver creato tale protocollo fu Thomas DeLorme che curava soldati feriti durante la Seconda Guerra Mondiale. Egli notò come questi uomini, a fronte di ferite anche gravi, traessero il maggiore beneficio seguendo il 3 x 10.
Il principio del metodo era banale: aumentava la forza e velocizzava il recupero attenuando il dolore (Fonte: Todd, Shurley e Todd, 2012).
i fisioterapisti dovrebbero conoscere, oltre al loro mestiere, anche le basi dell’esercizio fisico per poterlo applicare nel modo opportuno ai loro pazienti. Esistono, in linea di massima, 4 fondamentali principi:
- Sovraccarico, è utile per migliorare la funzionalità fisiologica e produrre una più rapida risposta dell’organismo dovuta all’allenamento.
- Specificità, sia degli esercizi da proporre che delle differenti attività in funzione della singola persona per generare “specifici” effetti.
- Differenze individuali, ogni persona risponde in maniera differente alle medesime sollecitazioni in funzione di moltissimi fattori personali, fisici e anche psicologici.
- Reversibilità, se una persona lascia un programma di allenamento il suo “ritorno al passato” sarà molto rapido. Capire questo meccanismo per poterlo affrontare e diminuirne gli effetti negativi è importantissimo.
Correlazione tra dolore ed esercizio
Gli studi dimostrano come alcuni medici possano instillare nei pazienti, ovviamente in modo non intenzionale, la convinzione che il dolore sia correlato direttamente al danno incoraggiandoli a smettere di fare esercizio.
Capire come fare esercizio fisico, le sue implicazioni fisiologiche o anche il riacutizzarsi del dolore stesso, sono argomenti complessi poiché il dolore è un fenomeno multidimensionale.
I medici e gli specialisti devono capire che provare dolore, non significa per forza:
- Nuocere a una persona.
- Non significa che è in pericolo.
- O che possa in qualche modo creare lesioni o danni.
Cosa fare per aiutare una persona che svolge esercizi dolorosi…
Ecco un breve decalogo – per fisioterapisti – al fine di rendere l’esperienza il più gradevole possibile:
- L’esercizio fisico deve essere divertente.
- Fai fare esercizi aerobici, ma anche di controllo motorio.
- Monitora costantemente eventuali sintomi o fastidi, mantieni tutto sotto controllo.
- Tra le varie serie è opportuno fare pause abbastanza lunghe (di media tra i 2 e i 5 minuti).
- Scegli specifici esercizi in funzione del paziente e adattali alle sue esigenze personali.
- Utilizza un approccio organizzato e che segua una linea del tempo precisa.
- Parla con il paziente e discuti con lui il tipo di protocollo d’allenamento che hai in mente.
- Accetta che il dolore, in minima parte, sia destinato ad aumentare durante lo svolgimento delle sessioni d’allenamento.
- Attenzione, rispetto ed empatia.
… e cosa NON fare
- Iniziare da subito con carichi troppo pesanti che potrebbero provocare molto dolore.
- Focalizzarsi esclusivamente sul 3 x 10.
- Allenare solo le zone doloranti a scapito di quelle che invece “sembrano” non esserlo.
- Puntare al non far sentire il dolore – perché il dolore non è un indicatore delle condizioni dei tessuti.
- Essere troppo duri e “dittatoriali” con il paziente, quando invece sono necessari dialogo e collaborazione.
Come si evince da questa sommaria lista si dovrebbe ascoltare il paziente e, allo stesso tempo, conoscere le varie tecniche per evitare che questi – per paura del dolore – lo rifugga andando a incidere negativamente sulla terapia.
Il dolore è un fenomeno fortemente soggettivo, tanto che un 5/10 per una persona, dovuto da un dato movimento, può essere invece percepito come un 2/10 o anche un 8/10 da altri.
Scegliere il ritmo, decidere l’obiettivo, lavorare per livelli (o quote)
Uno dei metodi maggiormente diffusi per “allenarsi” anche quando c’è dolore (e contro di esso) è di lavorare per livelli prestabiliti (o quote).
Il meccanismo è abbastanza semplice: si prestabilisce un quantitativo di attività che deve essere svolta indipendentemente dall’intensità del dolore che la persona sente.
A questo punto si aumenta il carico di lavoro in modo graduale, permettendo al paziente di “abituarsi” al dolore.
Siamo di fronte a una metodologia combinata con un approccio sistemico in cui, una volta raggiunta la quota di lavoro, il soggetto viene ricompensato (Fordyce, 2015).
Sebbene il lavoro per quote si sia dimostrato utile (esso mira ad aumentare gradualmente i carichi di lavoro), mostra però evidenti limiti, per questo si sta provando a combinarlo con metodi più dinamici, dosati sul singolo individuo.
Giusto “dosaggio” nella gestione del dolore cronico
Per dosaggio si intende la “frequenza”, ossia il numero di volte in cui si allena nell’arco di una singola settimana. Per intensità, invece, si intende il modo in cui ci si allena (quanto duramente).
È una metodologia che serve per costruire la tolleranza “su misura” al dolore. La versatilità dei “programmi contingenti” fornisce ai pazienti la possibilità di vedere aumentare i carichi di lavoro attraverso l’utilizzo di scale di valutazione soggettive e personali, ottenendo anche un miglioramento dal punto di vista fisico.
Il volume dell’allenamento è ottenuto attraverso una serie di semplici calcoli su specifici parametri immessi dal fisioterapista in funzione della persona, dei bisogni, dello stato di forma del paziente.
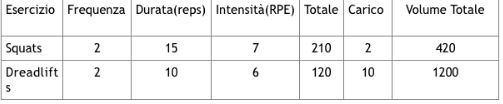
Perché utilizzare un “programma contingente”
Avere un approccio contingente permette al fisioterapista di modulare i vari parametri della scheda di allenamento per avere il medesimo Volume Totale. Di conseguenza sarà possibile diminuire il Carico (che indica il peso utilizzato), magari a favore delle Ripetizioni (Reps).
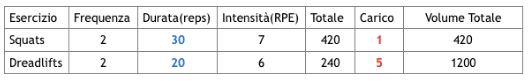
Come si vede il Volume Totale (420, 1200) per le due schede è identico, a variare sono i parametri che il fisioterapista può modulare in base alle esigenze/paure del paziente. Utilizzare un approccio contingente permette quindi di passare da un ragionamento:
- Univariato (l’unico parametro a cambiare è il peso) a uno
- Multivariato (modificando i parametri di dosaggio per aumentare il volume complessivo)
Con questo approccio è possibile stimolare il fisico del paziente anche a fronte delle sue necessità (e timori causati dal dolore), cambiando i singoli parametri al fine di raggiungere l’obiettivo prestabilito. È chiaro come il volume di carico sia il medesimo nei vari scenari nonostante la riduzione del tempo continuativo di allenamento ma con l’aumento della frequenza.
Al paziente verrà così concesso di riposarsi in base ad accordi preliminari e con il raggiungimento dei valori prestabiliti. Si crea così anche un meccanismo premiante: conseguimento dell’obiettivo → riposo.
Siamo di fronte a una metodologia che “naviga a vista”, in cui è essenziale l’apprendimento e l’attenzione massima da parte del fisioterapista e della persona che allena, per fornire i giusti feedback su eventuali aumenti della tolleranza fisiologica. In generale si dovrebbe utilizzare una scala soggettiva che aiuti per capire il dolore e dargli il giusto “peso” non solo durante l’allenamento.
Conclusioni
È importante lavorare sul dosaggio (o quota) con una grossa enfasi alla contingenza temporale così come alla tolleranza fisiologica.
Un buon fisioterapista non solo conosce gli strumenti per aiutare il paziente, ma sa anche come stimolarlo dal punto di vista umano e dargli fiducia nei propri mezzi rompendo l’idea che il movimento porti dolore: o ancora meglio che il dolore provocato dall’esercizio fisico, sia un indicatore di danni ai tessuti.
Per saperne di più leggi l’articolo completo :
https://www.fisioterapiaitalia.com/blog/il-dosaggio-dellallenamento-e-il-dolore-cronico/
NON E' SOLO QUELLO CHE FAI, MA CIO' CHE PENSI DI FARE CHE FA LA DIFFERENZA.
NOI TI AIUTIAMO A FARLA!