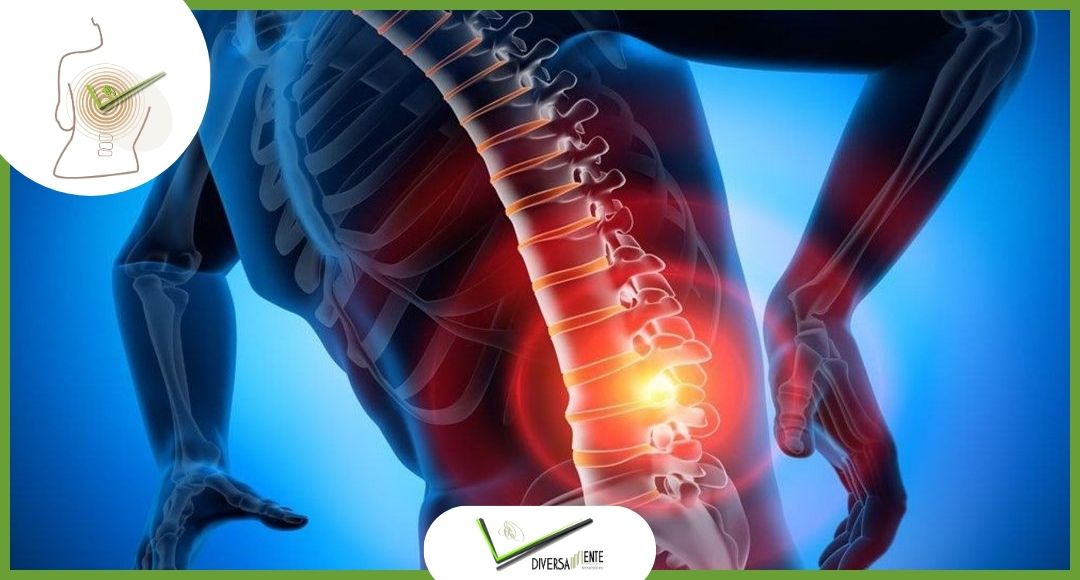
Differenze tra ernia cervicale, lombare e dorsale
Sono stati pubblicati numerosi studi in cui si attesta che l’incidenza per le condizioni dolorose legate al mal di schiena e il dolore al collo è in continua ascesa fra le popolazioni dei Paesi Sviluppati, come l’Italia, e le motivazioni sono ormai ben note:
- l’attività fisica è poco praticata, nonostante per quasi tutti non manchi la possibilità di poter avere delle scarpe da ginnastica o di iscriversi in una palestra;
- si pratica una vita sempre più sedentaria, non solo a lavoro ma anche nel tempo libero;
- il tipo di postura che si utilizza al lavoro: la maggior parte dei lavoratori utilizza il pc, oppure è seduto davanti a una scrivania per almeno 8 ore al giorno, senza pensare a quelle che si passano seduti in metro, autobus o in macchina per arrivare e tornare dal luogo di lavoro;
- lo stress è diventato parte integrante nella vita di tutti giorni e non sempre si hanno le capacità per gestirlo al meglio. Questo elemento risulta essere uno degli elementi alla base della qualità di vita e di conseguenza della postura e del peso forma.
Cenni di anatomia e fisiologia
Le vertebre sono le ossa che costituiscono la colonna vertebrale, sono 33 per l’esattezza e si suddividono dal cranio verso l’osso sacro in questo modo:
- 7 vertebre cervicali;
- 12 vertebre dorsali;
- 5 vertebre lombari;
- 5 vertebre calcificate sacrali;
- 4 vertebre calcificate coccigee.
I primi tre segmenti, ossia cervicale, dorsale e lombare sono caratterizzati dall’interposizione di un disco tra le vertebre mentre gli ultimi due segmenti, quello sacrale e quello coccigeo, hanno le vertebre calcificate tra loro per questo vengono spesso considerati come uniche ossa.
Qual è la funzione del disco intervertebrale nei rispettivi tratti cervicale, dorsale e lombare?
Il disco intervertebrale ha il compito di stabilizzare i movimenti vertebrali e ammortizzare il carico a cui è sottoposta la colonna.
Questa struttura per il nome di “disco” proprio perché la sua forma circolare assomiglia a un disco, dove si riconoscono due parti differenti:
- Il Nucleo polposo: è chiamato “nucleo” poiché si trova al centro del disco e ha una consistenza semiliquida;
- L’Anulus fibroso: è un anello fibroso che si trova nella parte esterna del disco e serve a proteggere il disco e a contenerne il suo nucleo.
Qual è il significato del termine “ernia del disco”?
Il termine “ernia del disco” indica una condizione in cui, a seguito di importanti sollecitazioni il nucleo polposo fuoriesce dall’anulus fibroso.
Occorre distinguere la protrusione discale dall’ernia del disco:
- Protrusione discale: è una parziale fuoriuscita del disco dalla sua normale sede anatomica;
- Ernia del disco: è la fuoriuscita del nucleo polposo dall’anello fibroso.
È vero che tutte le ernie del disco causano dolore?
La risposta è no, quindi se hai eseguito una risonanza magnetica e hai scoperto di avere delle ernie del disco o delle protrusioni ma non hai dolore, non ti preoccupare, è normale.
Episodi di degenerazione discale sono presenti in moltissime persone adulte, con un’incidenza crescente con l’avanzare dell’età. L’ernia del disco produce dolore quando fuoriesce in prossimità della radice nervosa, e di conseguenza la comprime.
Una compressione di questo tipo può dare origine a vari sintomi tra i quali:
- Dolore: il dolore può essere locale e nei casi più gravi si può irradiare. Nelle ernie delle vertebre lombari il dolore può raggiungere anche le dita del piede;
- Formicolio: anche in questo caso il formicolio può irradiarsi lungo il territorio innervato dalla radice nervosa compressa;
- Parestesia e perdita della forza: sono anche questi dei segni clinici della sofferenza nervosa, che compaiono nelle condizioni avanzate.
Quali sono i rimedi per l’ernia cervicale?
Qualora l’ernia cervicale sia considerata responsabile della sintomatologia dolorosa si ricorre a due tipologie di rimedi:
- il primo è il trattamento conservativo fisioterapico, caratterizzato da un approccio non invasivo costituito di tecniche manuali, esercizi e mezzi fisici;
- il secondo è l’approccio chirurgico invasivo, che viene attuato quando i tentativi terapeutici conservativi non hanno portato il beneficio sperato e la situazione clinica presente rischia di danneggiare i tessuti circostanti tra cui il nervo.
La fisioterapia per l’ernia lombare
La fisioterapia per l’ernia lombare è ad oggi lo strumento migliore per trattare questa condizione. Come già anticipato in precedenza il ciclo fisioterapico avrà l’obbiettivo di migliorare il movimento di tutta la colonna, la cui disfunzione è ritenuta una delle cause principali che hanno sviluppato l’ernia del disco.
Per ridurre il dolore locale e irradiato i fisioterapisti applicano:
- Posture di scarico, ad esempio ponendo il paziente in decupito laverale in cui si ha la decompressione della radice colpita;
- Tecniche manuali specifiche: come la tecnica manuale del poumpage e della trazione;
- Mezzi fisici ad alta tecnologia come: laser ad alta potenza, tecarterapia, ipertermia, ultrasuoni, correnti antalgiche e neurostimolatore interix.
Una volta diminuita la sintomatologia algica si può passare al recupero di una corretta postura. Questo obbiettivo si raggiunge con esercizi specifici, mobilizzazioni e piccoli accorgimenti che il paziente dovrà adottare giornalmente come ad esempio l’applicazione di un cuscino dietro il dorso mentre lavora o mentre guida in modo da ridurre la rigidità della cifosi dorsale e di conseguenza non affaticare troppo il tratto dorsale nel corso dei movimenti.
Nella parte finale del ciclo terapeutico si tende a lavorare per migliorare la funzionalità del tronco e del collo con un piano di allenamento riabilitativo specifico per la persona che miri a rinforzare il compartimento muscolare deputato alla stabilizzazione.
Per saperne di più leggi l’articolo completo :
NON E' SOLO QUELLO CHE FAI, MA CIO' CHE PENSI DI FARE CHE FA LA DIFFERENZA.
NOI TI AIUTIAMO A FARLA!