Lussazione della Spalla
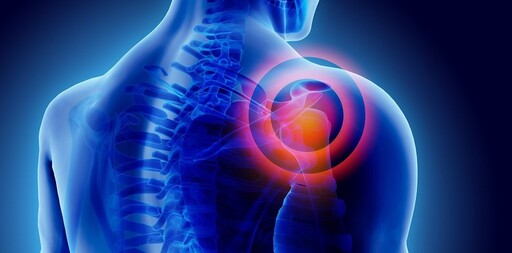
La spalla è un’articolazione chiave del nostro organismo, grazie alla quale possiamo effettuare i movimenti dell’arto superiore.
Ci serviamo di questa articolazione in moltissime attività giornaliere: quando laviamo i denti, quando ci asciughiamo i capelli con il fono, quando mettiamo apposto i piatti nel mobile sopra il lavandino, quando ci vestiamo e quando portiamo le mani al volante della macchina.
La spalla inoltre, è una delle articolazioni più trattate negli sport, soprattutto quelli che richiedono un reclutamento importante dell’arto superiore come: il tennis, la pallavolo, la pallanuoto, la pallacanestro, il pugilato, il portiere nel calcio, il tiro con l’arco e la ginnastica artistica.
Traumi importanti alla spalla possono incidere pesantemente nella qualità di vita della persona e nella carriera di un atleta professionale, per questo motivo è bene essere informati e farsi trattare dai migliori specialisti del campo.
La stabilità della spalla
La spalla è un’articolazione caratterizzata da un’ampia capacità di movimento, proprio per questo motivo rientra nella classificazione delle enaratrosi, ossia tutte quelle articolazioni che hanno la capacità di muoversi sui tre piani dello spazio.
Nella spalla stabile tutti i rapporti tra le strutture che la compongono come capsula, muscoli e legamenti sono in perfetto equilibrio.
Se questa grande mobilità della spalla ci permette di muovere in moltissime direzioni l’arto superiore, c’è anche da dire che espone l’articolazione a maggiori fattori di rischio, tra i quali le lussazioni di cui parliamo in questo articolo e che sono l’episodio più drastico della spalla instabile.
Ma cosa significa spalla instabile?
La spalla è definita “instabile” quando la testa dell’omero nel corso del movimento non rimane ben centrata all’interno della cavità glenoidea della scapola che la contiene in parte.
Tale condizione di instabilità articolare può essere generata da molti fattori, che possono coesistere nella stessa condizione.
Tra questi fattori ricordiamo:
- una situazione di lassità del tessuto connettivo, e quindi dei tessuti periarticolari come i muscoli, la capsula e i legamenti
- delle alterazioni nello sviluppo dei capi ossei,
- un deficit del controllo motorio, ad una eccessiva elasticità o anche da tutti e tre i fattori. Questo elemento è il più comune, e presente in moltissime condizioni dolorose della spalla, poiché è alla base di qualsiasi disfunzione di movimento.
- eventi traumatici nei quali le strutture deputate alla stabilità cedono, e vi è la fuoriuscita parziale o totale della testa dell’omero dalla sua normale sede articolare.
Cosa significa “lussazione”?
La lussazione è la perdita totale del rapporto tra due o più capi articolari.
Nel caso di spalla si parla quasi sempre della lussazione dell’articolazione glenomerale, tra omero e cavita glenoidea della scapola, è ben noto che, di tutte le lussazioni traumatiche, quella della spalla sia di gran lunga la più frequente, incidendo nelle varie statistiche delle lussazioni articolari per ben il 50% dei casi.
La ragione di questa importante incidenza sta nella particolare struttura anatomica dell’articolazione.
Le lussazioni di spalla avvengono quasi sempre anteriormente, cioè la testa omerale fuoriesce davanti, poiché è la zona più vulnerabile poiché protetta solo da tre piccoli legamenti.
Quali sono i sintomi della lussazione alla spalla?
La lussazione della spalla è un infortunio piuttosto doloroso ed è facilmente riconoscibile da tre elementi principali:
- dolore acuto in tutta la regione della spalla;
- deficit funzionale della spalla: è impossibile effettuare moviementi;
- esame visivo: anche un non esperto di spalle, sarebbe capace di individuarne una lussazione a causa dell’evidente mal posizione della testa dell’omero, soprattutto nelle lussazioni anteriori la cui fuori uscita dalla normale sede anatomica è evidente. Nei casi peggiori la lussazione è anche esposta, cioè l’omero oltre a fuori uscire dalla sede anatomica è uscito anche dallo strato epidermico, ma si tratta di avvenimenti molto rari. All’esame palpatorio la lussazione di spalla si riconosce come “scivolata” sotto l’ascella (lussazione anteriore) o dietro di essa (lussazione posteriore).
Come si curano le lussazioni di spalla?
Il trattamento della spalla instabile va accuratamente valutato, e varia da persona a persona in funzione di diversi elementi da prendere in esame come:
- Età del paziente
- Qualità di movimento dell’articolazione
- Storia clinica della persona
- Evento che ha prodotto la lussazione
- Il tipo di lussazione
- Numero di lussazioni
- Ecc…
In linea generale, molto generale, se si tratta di un solo evento lussativo dove la spalla è tornata in sede facilmente è probabile che possa essere sufficiente il trattamento conservativo fisioterapico, mentre nei casi in cui si hanno due o tre recidive è necessaria una stabilizzazione chirurgica con tecniche artroscopiche e artrotromiche che possono essere più o meno invasive a seconda dei casi.
Per saperne di più leggi l’articolo completo :
https://www.fisioterapiaitalia.com/patologie/spalla/la-lussazione-della-spalla/
NON E' SOLO QUELLO CHE FAI, MA CIO' CHE PENSI DI FARE CHE FA LA DIFFERENZA.
NOI TI AIUTIAMO A FARLA!